 نویسنده: دکتر فرزاد مریخ بیات
نویسنده: دکتر فرزاد مریخ بیات
علل ایجاد زخم ناخن دیابتی و راههای تشخیص و درمان آن
به عنوان فردی که مبتلا به بیماری دیابت هستم، باید بگویم شاید برای هر فرد دیگری پاها به عنوان قلب دوم تلقی شوند؛ اما برای افراد دیابتی مثل من، مهمترین و حیاتیترین عضو بدن به شمار میرود. این مسئله آن قدر مهم است که عدم توجه به سلامت پاها در افراد دیابتی، میتواند در برخی شرایط منجر به قطع عضو و یا حتی آنها را به کام مرگ بکشاند. زخم ناخن دیابتی، یکی از شایعترین عارضهها در این بیماران است که غالباً به دلیل عدم آگاهی، موجب پدیدار شدن مشکلات زیادی میشود. اما نگران نباشید، شما میتوانید با مراجعه به دکتر ناخن پا و درمان به هنگام این عارضه، از به وجود آمدن این اتفاقات پیشگیری نمایید. اینکه زخم انگشت دست و پا دیابتی چیست و راههای پیشگیری و درمان آن به چه صورت است، موضوعی است که در ادامه میخواهم به آن بپردازم.
آنچه در این مقاله می خوانید:
زخم دیابتی انگشت پا چیست؟
این زخمها معمولاً پاها، نواحی انگشتهای پا و ناخن را درگیر میکنند و به مرور در همان ناحیه نیز گسترش مییابند. این زخم که علائم خاص خود را دارد و قابل تفکیک از دیگر عارضههای پوستی است، عموماً کف پا و ناحیه پایینی پا (تقریباً پایینتر از مچ پاها) را درگیر میکند.
زخم ناخن دیابتی یا همان زخم دیابتی انگشت پا، میتواند هر فردی با هر رده سنی را درگیر کند؛ اما، در بیماران دیابتی بالای ۴۵ سال، شایعتر است. این زخمها دارای علل مختلفی هستند که منحصر به افرادی است که مبتلا به دیابت هستند.
علت ایجاد زخم و عفونت در ناخن فرد دیابتی
بالا بودن میزان قند خون در بدن، آثار بسیار مخربی دارد که یکی از آنها، تخریب سیستمهای عصبی این بیماران است. البته زخم ناخن دیابتی، صرفاً به این دلیل در بیماران ایجاد نمیشود و عوامل دیگری نیز در ایجاد آنها، دخیل هستند.
به همین دلیل میتوان گفت که علت زخم شدن ناخن در افراد دیابتی، به چند عامل بستگی داد. به عواملی چون، کنترل ضعیف قند خون، پینه، بدشکلی پا، مراقبت نامناسب از پا، کفش نامناسب، نوروپاتی محیطی زمینهای و گردش خون ضعیف، پوست خشک و... وابسته است.
-
♦ نوروپاتی حسی و اتونومیک دیابتی
نوروپاتی، در اصطلاح عمومی همان آسیب به سیستم عصبی است که در بیماران دیابتی، با درصد بسیار بالایی ایجاد میشود. زمانی که قند خون، به طور منظم چک نشود و دارای نوسان و مقدار بسیار بالایی باشد، میتواند به سیستم عصبی بیمار، خصوصاً در نواحی تحتانی بدن، مانند پاها، آسیب جدی برساند. سیستم عصبی ضعیف منجر میشود تا افراد دیابتی، دردها و یا قرارگرفتن بر روی اجسام تیز و سخت و موارد این چنینی را کمتر از یک فرد سالم متوجه شوند.
این امر حتی باعث میشود که فرد بیمار، نتواند توزیع مناسبی از فشار را روی تمام سطح پا، هنگام راه رفتن داشته باشد. این عدم توزیع مناسب در افراد دیابتی با وزن بالا، منجر به فشار بیش از حد، روی عضلات کوچک کف پا میشود. پس طبیعی است که در درازمدت، شاهد به وجود آمدن زخم دیابتی در انگشت پا در این بیماران باشیم.
قابلذکر است که آسیب به سیستم عصبی، حتی میتواند میزان تعریق در پوست را نیز کاهش دهد که خود، عاملی برای شکنندگی و خشکی بیش از حد پوست است. تمام این عارضههای ناشی از نوروپاتی، میتوانند منجر به زخم ناخن فرد دیابتی شوند.
-
♦ بیماری انسداد شریان عروقی
افزایش چشمگیر میزان قند خون که در افراد دیابتی دیده میشود، میتواند سیستمهای بدنی بسیاری را مختل کند که یکی از آنها، شریانهای عروقی محیطی است. منظور از شریانهای عروقی محیطی، عروقی هستند که در کل بدن، بهجز عروق مرتبط با قلب و مغز هستند. افراد دیابتی، در خطر بسیار بیشتری برای انسداد این عروق هستند که خطرات جدی دیگری را به دنبال خواهد داشت.
در این عارضه، در لایههای داخلی شریانهای پاها، رسوبات چربی تجمع پیدا میکند و همین امر موجب میشود که از میزان محفظه داخلی، کاسته شود و عروق، تنگتر شوند. این حادثه، گاهی موجب میشود جریان خون در پاها، به طور کامل متوقف شود. این عدم خونرسانی صحیح باعث میشود که زخم در انگشت پا دیابتی ایجاد شود.
همانطور که اشاره شد، دیابت میتواند جنبههای متنوعی از سیستمهای حیاتی و مهم بدن را مختل کند که یکی از آنها، سیستم ایمنی بدن خواهد بود. بنابراین افراد دیابتی، در مقابل انواع عفونتهای باکتریایی، قارچی و ویروسی، بسیار حساستر هستند.
به همین جهت توصیه میشود که افرادی دیابتی، به هیچ عنوان از کفش و دمپایی دیگران استفاده نکنند و حتی روی سطوحی که عموم افراد روی آن قدم گذاشتهاند، با تماس مستقیم پاها گام برندارند. رعایت این عوامل، باعث میشود که با درصد بسیار کمتری، مبتلا به انواع عفونتهای پوستی شوند و شانس بیشتری برای عدم ابتلا به زخم دیابتی در انگشت پا داشته باشند.
عوامل خطر برای ایجاد زخم در ناخن دیابتی
-
♦ کفشهای نامناسب یا بیکیفیت: بیماران دیابتی باید توجه داشته باشند که انتخاب و پوشیدن کفشهای بسیار تنگ و اذیتکننده، حتی میتواند آنها را به کام مرگ بکشاند. پوشیدن کفشهای طبی، صندلهای جلوبسته و آزاد و کفشهای مخصوص افراد دیابتی که از متریال باکیفیت و مخصوصی ساخته شده است، بهترین گزینه برای پیشگیری از زخم ناخن دیابتی است.
-
♦ عدم رعایت بهداشت (عدم شستشوی منظم یا کامل یا خوب خشک نکردن پاها پس از شستشو): همانطور که گفته شد، افراد دیابتی به دلیل عدم فعالیت مناسب و طبیعی سیستم ایمنی بدن، مستعد ابتلا به انواع بیماریهای عفونی و قارچی هستند. بنابراین لازم است که کفشهای خود را به صورت روزانه تعویض کنند و پس از شستوشوی مناسب، پاها را به طور کامل خشک کنند. چرا که رطوبت نیز میتواند منبع مناسبی برای رشد باکتریها و قارچهای پوستی باشد.
-
♦ کوتاه کردن نامناسب ناخنهای پا: فرورفتگی و رشد نامناسب ناخنها، میتواند علتی برای ایجاد زخم در ناخن باشد. بنابراین اگر زمانی متوجه شدید که ناخن در انگشت فرورفته است، بهتر است که در اسرع وقت، به مراکز پزشکی معتبر، برای جلوگیری از زخم دیابتی در انگشت پا، مراجعه نمایید.
-
♦ مصرف الکل: مصرف نوشیدنیهای الکلی، میتواند سیستم ایمنی، سیستم التهابی و مواد موجود در خون فرد را دچار اختلال کند که این، خود میتواند ایجاد زخم و عدم بهبود آن را در پاها افزایش دهد.
-
♦ بیماری قلبی: بیماریهای قلبی عروقی، خود میتواند علتی برای خونرسانی ضعیف به اندامهای تحتانی مانند پاها باشد. کمی پیشتر اشاره شد که این عدم خونرسانی مناسب میتواند علتی برای ایجاد زخم ناخن دیابتی باشد و هم شرایط بهبودی را دچار اختلال کند.
-
♦ بیماری کلیوی: یکی از علت ایجاد تورم در پاها، میتواند مشکلات کلیوی باشد. این تورمهای موجود در پاها، میتواند منجر به ایجاد زخم و التهاب در بیماران دیابتی شود. لازم به ذکر است که بیماران دیابتی، مستعد ابتلا به مشکلات کلیوی نیز هستند بنابراین توصیه میشود تا هر چند ماه یکبار، نسبت به بررسی سلامت این ارگان حیاتی، اقدام شود.
-
♦ چاقی: عدم تحرک کافی و چاقی مفرط، یکی از دلایلی است که میتواند به اندامهای تحتانی، فشار بیش از حد وارد کند. بیماران دیابتی که با سیستم گردش خون نامناسب و همچنین نوروپاتی دستوپنجه نرم میکنند باید آگاه باشند که چاقی، میتواند منجر به توزیع نامناسب وزن روی پاها شود.
-
♦ مصرف دخانیات: بیماران دیابتی بهخودیخود، با سیستم گردش خون ضعیف در حال مبارزه هستند. مصرف دخانیات حتی به میزان کم و اندک هم میتواند مزید بر علت شود و ایجاد زخم و یا عدم بهبودی سریع و نامناسب زخم ناخن فرد دیابتی را افزایش دهد.
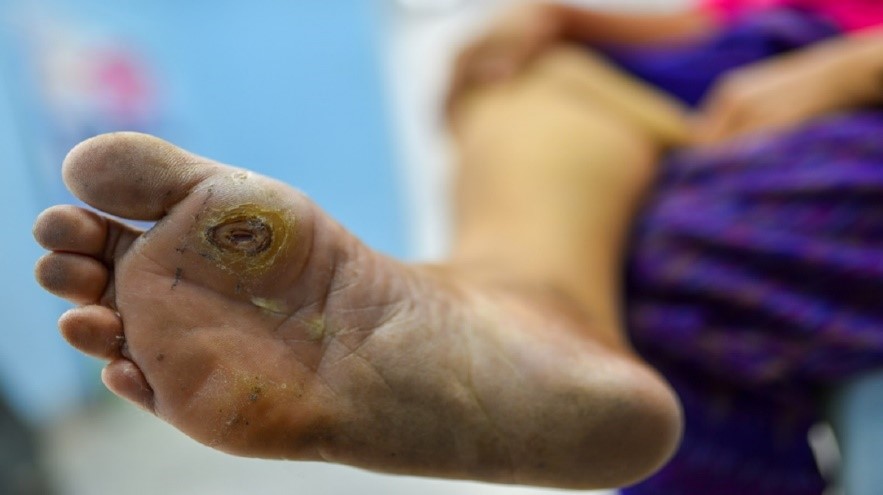
علائم زخم در ناخن دیابتی انگشت پا
از ابتداییترین علائم وجود التهاب و زخم در انگشت پا دیابتی، میتوان به ظهور لکههای متعدد ناشی از ترشح عفونت روی جوراب اشاره نمود. تورم غیر معمول در یک سطح مشخص، تحریک، قرمزی و بوهای غیرمعمول یک یا هر دو پا نیز از علائم اولیه شایع زخم ناخن دیابتی هستند.
از مشهودترین علائم، ایجاد اسکار (بافت سیاهرنگی) در اطراف زخم ایجاد شده است. این بافت، به دلیل عدم خونرسانی صحیح به بافت دارای زخم و عفونت، ایجاد میشود که در زخم دیابتی در انگشت پا، شایع است.
قانقاریا جزئی و یا کامل، به بافت مرده و عفونی اطراف زخم گفته میشود. ایجاد قانقاریا با درد، ترشحات بدبو و بیحسی در ناحیه موردنظر همراه است.
مراجعه به مراکز پزشکی و مجوزدار در صورت مشاهده هر گونه تغییر فرم و شکل و رنگ در اطراف ناخن و پاها، الزامی است.
راههای پیشگیری و کنترل عارضه زخم انگشت پا دیابتی
توجه دقیق به مراقبت از پا و مدیریت صحیح آسیبهای جزئی پا، کلیدی برای جلوگیری از تشکیل زخم است. معاینه روزانه پا توسط بیمار یا توسط دیگران، درصورتیکه بیمار فاقد حدت بینایی یا تحرک کافی برای انجام معاینه باشد) سنگ بنای مراقبت صحیح از پا است. پاکسازی ملایم با آب و صابون و به دنبال آن، استفاده از مرطوبکنندههای موضعی، به حفظ سلامت پوست کمک میکند تا بهتر در برابر شکستگی و آسیب مقاومت کند.
-
♦ انتخاب کفش مناسب: پزشک معالج، باید کفشهای بیمار را از نظر ارگونومی یا تناسب بررسی کند. درحالیکه بسیاری از بیماران با کفشهای ورزشی موجود در بازار و جورابهای ضخیم و جاذب مشکلی ندارند، بیمارانی که ناهنجاریهای پا یا نیازهای حمایتی خاص دارند ممکن است با کفشهای سفارشی راحتتر باشند. بنابراین برای جلوگیری از زخم در ناخن، بهتر است از کفشهایی با کمترین میزان فشار به پاها، استفاده نمایید.
-
♦ جلوگیری از ایجاد جراحت: صدمات و عفونتهای جزئی پا، مانند: بریدگی، خراش، تاول و قارچ پا، میتواند به طور ناخواسته با درمانهای خانگی که مانع از بهبودی میشود، تشدید شوند. به بیماران باید یادآوری شود که از شستوشو با آب داغ، پدهای حرارتی و استفاده از محصولات موضعی نامناسب، مانند: پراکسید هیدروژن، ید (بهعنوانمثال بتادین) و مواد اسیدی و قلیایی با شدت بالا، خودداری کنند. پاکسازی ملایم زخمهای جزئی و استفاده از آنتی بیوتیکهای موضعی، برای حفظ محیط مرطوب زخم، میتواند به جلوگیری از تشکیل زخم کمک کند. علاوه بر این، پزشک باید هر زخم جزئی را که به سرعت بهبود نمییابد، معاینه کند.
-
♦ استفاده از دماسنجهای مخصوص: از یک دماسنج مادونقرمز استفاده کنید تا ببینید آیا پای شما داغ شده است یا خیر. این دماسنج، میتواند نقاط داغ و ملتهب احتمالی را در پاهای شما تشخیص دهد و از آسیب ناشناخته که معمولاً میتواند باعث ایجاد زخم ناخن پا شود، جلوگیری شود. دمای پوست شما معمولاً ۴ درجه فارنهایت یا بیشتر، روزها و حتی هفتهها قبل از ایجاد زخم، افزایش مییابد. بنابراین گزارشی از خوانشهای دمای قسمتهای مختلف پای خود را نگه دارید تا بتوانید تغییرات را مشاهده کنید. در صورت مشاهده افزایش ۴ درجه فارنهایت حتماً با پزشک خود تماس بگیرید و یا به یک مرکز مراقبتی معتبر و دارای مجوز رسمی، مراجعه کنید.
-
♦ کنترل بهداشت محل زخم و یا التهاب: اگر زخم بسیار کوچک و سطحی در انگشت پاهای خود مشاهده کردید، سعی کنید تا زمان مراجعه به مراکز پزشکی، بهداشت آن را بهخوبی رعایت کنید تا زخم، وسعت پیدا نکند. برای این کار سعی کنید پوست خود را تمیز و خشک نگه دارید و از آلودگیهای محیطی و سطوح، دورنگه دارید.
تشخیص بیماری زخم ناخن انگشت پا دیابتی و روشهای موجود
زمانی که به یک مرکز پزشکی معتبر و دارای مجوز مراجعه میکنید، پزشک با استفاده از سیستم طبقهبندی زخم واگنر (معیار امتیازدهی جهانی، برای رتبهبندی شدت زخم)، شدت زخم شما را در مقیاس ۰ تا ۵ تشخیص میدهد. پس از تشخیص و امتیازدهی، نحوه درمان و اصول مدیریت عفونت زخم، بر اساس پروتکلهای بهداشتی، انجام میشود.
گرفتن شرححال دقیق و مناسب، در مراقبت از بیماران مبتلا به زخم دیابتی در انگشت پا، حیاتی است. شرححال باید شامل طول مدت ابتلا به دیابت، کنترل قند خون، سایر عوارض قبلی دیابت از جمله نوروپاتی حسی، سابقه بیماری عروق محیطی، پینه، زخم قبلی، درمان قبلی و نتیجه پروسه درمانی باشد. اطلاعات دقیقتر حتی باید شامل اطلاعات مربوط به کفش و پا نیز باشد.
-
♦ معاینه بالینی: معاینه بالینی باید شامل بررسی نبضهای محیطی پا، بررسی هرگونه ناهنجاری آناتومیکی، وجود پینه، علائم نارسایی عروقی باشد که ممکن است نشاندهنده ریزش مو در ناحیه پاها، آتروفی عضلانی و محل زخم باشد. همچنین وجود چرک، التهاب، قرمزی و عفونت ناحیهای و شواهد نوروپاتی، باید با معاینه ارزیابی شود.
-
♦ تستهای آزمایشگاهی: متداولترین بررسیهای آزمایشگاهی انجام شده در هنگام ارزیابی زخم ناخن فرد دارای دیابت، شامل قند خون ناشتا، سطح هموگلوبین گلیکوزیله، پانل متابولیک کامل، شمارش کامل گلبول خون، سرعت رسوب گلبولهای قرمز (ESR) و پروتئین واکنشگر C (CRP)است.
-
♦ بررسیهای رادیولوژیک: بررسیهای رادیولوژیک، شامل عکسبرداری ساده با اشعه ایکس برای بررسی استئومیلیت زمینهای (عفونت استخوان)، وجود هوا در بافت زیر جلدی، هر گونه نشانهای از شکستگیهای زمینهای و وجود جسم خارجی است. اگر فرد مشکوک به استئومیلیت باشد، MRI بهترین آزمایش برای برسیهای دقیقتر است. اسکن استخوان با تکنسیوم (مادهای که برای عکسبرداری هستهای کاربرد دارد) نیز میتواند برای تشخیص استئومیلیت زمینهای استفاده شود.
-
♦ آزمایش زخم: آزمایش پروبینگ استخوان (PTB) که با کاوش زخم با یک پروب فلزی استریل انجام میشود، یک آزمایش سرپایی است که میتواند به تشخیص استئومیلیت زمینهای کمک کند. نتایج مثبت آزمایش پروبینگ استخوان، به ویژه هنگامی که در بیماران مبتلا به دیابت انجام شود، میتواند مفید باشد.
چرا درمان به موقع زخم ناخن در افراد دیابتی مهم است؟
بهمحض مشاهده زخم، فوراً به دنبال مراکز درمانی معتبر و دارای مجوز رسمی و بهداشتی باشید. زخم پا در افراد دارای بیماری دیابت به چند علت باید درمان شود.
-
♦ برای کاهش خطر عفونت و قطع عضو
-
♦ برای بهبود عملکرد و کیفیت زندگی
-
♦ برای کاهش هزینههای مراقبتهای بهداشتی
بر اساس آمار و ارقام موجود، حدود ۵ درصد از بیماران دیابتی، طی دوران زندگی خود، مبتلا به زخم دیابتی در انگشت پا میشوند و حدود ۱ درصد از این موارد، منجر به قطع عضو خواهد شد. شاید میزان ابتلا به این عارضه بسیار کم به نظر برسد؛ اما درصدی که منجر به قطع عضو میشود، چشمگیر است و این تنها یک دلیل خواهد داشت. دلیل آن هم عدم مراجعه به موقع، به مراکز پزشکی و رعایتنکردن اصول بهداشتی، برای پیشگیری از گسترش زخم است.
راههای درمانی زخم دیابتی در انگشت پا، بسیار متنوع هستند و بسته به اینکه پای بیمار در چه سطحی از عفونت و زخم قرار دارد، میتواند از استفاده از داروهای آنتیبیوتیک تا قطع عضو، متغیر باشد. برخی از مهمترین راههای درمانی که برای پیشگیری و گسترش عفونت زخم ناخن پا کاربرد دارد به شرح زیر هستند:
استفاده از پانسمان مرطوب و خشک
مدیریت مناسب شدت زخم، شامل استفاده از پانسمان و داروهای موضعی کاربردی است. این محصولات، از نرمال سالین تا محصولات پیشرفته، مانند فاکتورهای رشد، پانسمان زخم و جایگزینهای پوستی که در بهبود زخم پا بسیار مؤثر هستند، متغیر هستند. باندپیچی مناسب و استفاده از پانسمان، میتواند محیط مناسبی را برای ترمیم محل زخم، کاهش عفونت و کاهش فشار روی پا ایجاد کند.
با کاهش فشار روی پا و کنترل بار اضافی، میتوان به طور شگرفی، به کنترل عفونت کمک کرد. پزشک ممکن است در ابتدا از پانسمان مرطوب برای شما استفاده کند. در این نوع از پانسمان، پس از خشکشدن پارچه پانسمان، مقداری از عفونت زخم و بافتهای اطراف را به خود جذب میکند و همراه خود برمیدارد. پزشک به شما خواهد گفت که هر چند وقت یکبار پانسمان را تعویض کنید و یا برای انجام آن به مراکز درمانی مراجعه کنید.
استفاده از آنتیبیوتیکها
یکی دیگر از راههای درمانی زخم ناخن دیابتی، استفاده از آنتی بیوتیکهای رایج است. طول مدت استفاده از آنتیبیوتیکها، بستگی بهشدت عفونت و اینکه آیا عفونت، استخوان و بافتهای دیگر را نیز درگیر کرده است دارد. طول درمان با استفاده از آنتیبیوتیکها، میتواند از ۱ تا ۶ هفته متغیر باشد و دوزهای مصرفی نیز مجدداً بستگی به شرایط بیمار دارد.
اینکه از کدام آنتیبیوتیک، برای درمان زخم ناخن دیابتی استفاده شود بستگی به سویه باکتری دارد که در محل عفونت وجود دارد. برای تشخیص سویه باکتری، با کمک سواپ، از محل زخم و عفونت نمونهبرداری میشود و در آزمایشگاههای تشخیص طبی، تشخیص لازم برای تجویز دارو، انجام میشود.
مدیریت گلوکز و کلسترول خون
کنترل دقیق قند خون در درمان زخم ناخن دیابتی، از اهمیت بسیار بالایی برخوردار است. بنابراین مراجعه به مراکز معتبر و ویزیت توسط پزشک متخصص، میتواند خطر عوارض را کاهش دهد.
اکسیژن درمانی هایپرباریک
سیستم ضعیف گردش خون در افراد دیابتی، یکی از علل ایجاد زخم ناخن دیابتی و عدم بهبود به موقع و مناسب آنها است. به همین دلیل، اکسیژن خون به میزان کافی به اندامهای تحتانی مانند پا و انگشت پا نمیرسد. استفاده از اکسیژن درمانی هایپرباریک کمک میکند تا اکسیژن از طریق جریان خون با غلظت بالاتری به سمت این اندامها حرکت کند.
همانطور که میدانید اکسیژن کافی، به ساخت سلولهای جدید و ترمیم بافتهای آسیبدیده کمک میکند. به همین دلیل این روش، میتواند به بهبود سریع زخم دیابتی در انگشت پا کمک کند.
گزینههای جراحی
اکثر زخمهای غیرعفونی پا، بدون جراحی درمان میشوند؛ با این حال، هنگامی که شرایط زخم بسیار وخیم است و عفونت سطوح بالایی از بافتها را در برگرفته است، تنها راه پیش رو جراحی خواهد بود. معمولاً از چندین روش جراحی برای درمان، استفاده میشود.
-
♦ دبریدمان: از این روش، برای برداشتن پوست و بافت مرده یا عفونی از زخم که باعث بهبودی میشود، استفاده میکنند. هرگز این روش را در خانه امتحان نکنید؛ زیرا اگر این کار به درستی و اصولی انجام نشود، ممکن است شرایط زخم را وخیمتر کند و آسیب بیشتری وارد کند. در این پروتکل درمانی، ابتدا پوست اطراف زخم را تمیز و ضدعفونی میکنند، سپس زخم را برای بررسی عمق عفونت، واشکافی میکنند. پس از برسیهای لازم، پزشک بافت مرده را جدا میکند، سپس زخم را شستوشو میدهد. پس از انجام این کار، زخم ممکن است بزرگتر و عمیقتر به نظر برسد. زخم باید قرمز یا صورتی باشد؛ زخمهایی که رنگپریده یا بنفش و سیاه هستند، کمتر احتمال دارد که التیام یابند.
-
♦ پیوندهای پوستی: پیوندهای پوستی، باعث بازسازی پوست ضعیف شده یا از دست رفته میشود و به کاهش خطر عفونت کمک میکند. پوست پیوندی میتواند از قسمت دیگری از بدن بیمار مانند ران گرفته شود یا اینکه از یک اهدا کننده باشد. این انتخاب بستگی به شرایط بیمار دارد.
-
♦ جراحی عروقی: این کار به بازگرداندن جریان خون مناسب به محل زخم کمک میکند و باعث بهبودی و سلامت پوست میشود.
-
♦ تراشیدن یا برداشتن استخوان: این جراحی برای اصلاح ناهنجاریهایی که به ناحیه اطراف فشار وارد میکند، مانند انگشتان چکشی، خارهای استخوانی یا بونیونها (هالوکس والگوس یا برآمدگی استخوان) انجام میشود.
-
♦ بازسازی: ناهنجاریهایی مانند کف پای صاف یا قوس دار، میتواند باعث ایجاد فشار به عضلات پا شود.
-
♦ تنظیم مجدد یا جوشدادن مفاصل: این جراحی برای رفع عیوب بیومکانیکی که باعث افزایش فشار میشود، استفاده میشود.
-
♦ جراحی قطع انگشت دست یا پا: اگر بافت اطراف زخم ناخن، بهشدت آسیبدیده باشد یا عفونت گسترش پیدا کرده باشد، برای جلوگیری از نشر عفونت و آسیب، ممکن است بخشی از انگشت قطع شود. وسعت جراحی قطع عضو، بهشدت و حد عفونت زخم دیابتی در انگشت پا، بستگی دارد.
اگر پس از مراجعه به مراکز درمانی و یا پزشک متخصص برای زخمهای دیابتی، تغییر و بهبودی قابلتوجهی در علائم خود مشاهده نکردید و یا علائم عود پیدا کردند، بهتر است سریعاً توسط پزشک متخصص دیگری معاینه شوید. چنانچه علائم زیر، با شدت بیشتری نسبت به قبل در شما ظاهر شد، به مراکز درمانی معتبر و بهداشتی مراجعه کنید.
-
♦ قرمزی، افزایش گرما یا تورم در اطراف زخم
-
♦ افزایش عمق زخم
-
♦ چرک بیشتر
-
♦ بوی نامطبوع
-
♦ تب یا لرز
-
♦ افزایش درد
-
♦ افزایش استحکام و ضخامت در اطراف زخم
سخن پایانی
زخم ناخن دیابتی بهعنوان یکی از علل مهم قطع عضو در دنیا، به شمار میآید و این عارضه نشانگر اهمیت و جدیت در کنترل و پیشگیری از آسیبهای گسترده است. بدیهی است که روشهای مدیریت و درمان، باید در مراکز معتبر که دارای مجوز رسمی هستند، انجام گیرد. این مراکز با داشتن شرایط بهداشتی مناسب، میتوانند به بهبود سریعتر عارضه کمک کنند. بنابراین به محض مشاهده هرگونه علائم زخم در انگشت دست و پا، بهتر است به کلینیکهای معتبر مراجعه کرده تا از مشکلات جدی دیگر، جلوگیری شود. به یاد داشته باشید که در صورت عدم مراجعه به موقع، ممکن است زمان طلایی درمان بیماری خود را از دست دهید و در پی آن به عواقب جبران ناپذیری دچار شوید. کلینیک تخصصی ارتوپدی و کادر درمانی ما، با ارائه خدمات مناسب پزشکی برای درمان عارضه شما، آماده کمک رسانی میباشد.
دکتر فرزاد مریخ بیات
جراح و متخصص ارتوپدی – جراحی های فوق تخصصی دست و زانو